Especialistas alertam para a importância de garantir racionalidade às decisões na Saúde e mostram que o avanço das demandas na Justiça desequilibra ainda mais a gestão do Sistema Único de Saúde.
Especialistas alertam para a importância de garantir racionalidade às decisões na Saúde e mostram que o avanço das demandas na Justiça desequilibra ainda mais a gestão do Sistema Único de Saúde.
{jathumbnail off}Redefinir os papeis da União, Estados e Municípios e ampliar o financiamento à saúde são caminhos para frear a judicialização.
Com R$ 7 bilhões contingenciados para o cumprimento de decisões judiciais, o orçamento da Saúde acumula agora outra mazela provocada por um verdadeiro efeito dominó que desafia a lógica do Sistema Único de Saúde. A chamada judicialização ameaça o princípio da equidade e reconfigura o debate em torno do acesso à saúde como direito cidadão. No final de setembro, o Supremo Tribunal Federal (STF) voltou a discutir a judicialização da saúde: os Estados devem ou não pagar por medicamentos de alto custo fora da lista do SUS ou até sem registro da Anvisa?
A pergunta reacende um debate que ganha amplitude exatamente quando o País está diante da proposta de um novo regime fiscal, a PEC 241, que impõe um limite para os gastos públicos nos próximos 20 anos.
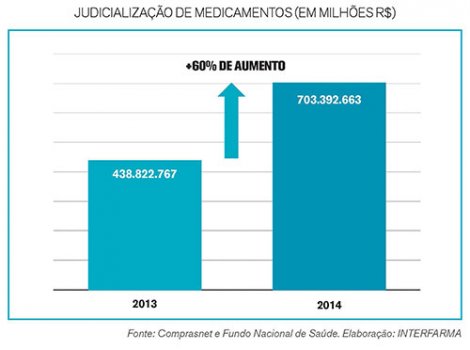
Na queda de braço entre acesso e assistência universal, difícil vislumbrar a sustentabilidade do SUS quando somente na esfera federal os gastos do Ministério da Saúde com ações judiciais cresceram 129% de 2012 a 2014, alcançando a cifra de R$ 1,76 bilhão nos três anos, segundo dados da Interfarma.
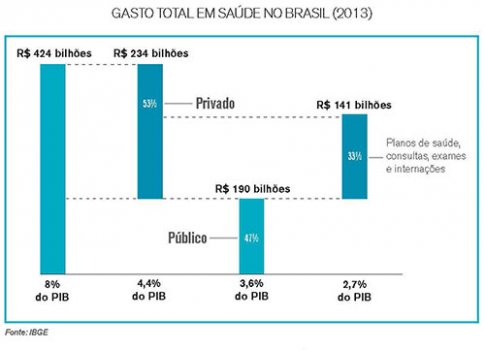
Na contramão do aumento das demandas judiciais, o parco orçamento da saúde se mantém abaixo das expectativas e projeta o Brasil como o único país com sistema universal onde o gasto privado é maior que o gasto público. Hoje, a saúde brasileira corresponde a 9% do Produto Interno Bruto, mas apenas 47% equivalem à despesa pública e são provenientes de recursos governamentais destinados ao financiamento do SUS. Na composição do gasto privado, mais da metade vem do desembolso direto das famílias (57,8%) e mensalidades com planos e seguros de saúde respondem por 40,4%. Como saldo dessa equação, a judicialização também tem raízes no subfinanciamento e convida a repensar a relação público-privado na saúde.
Judicalização: direito ou desvio
No final de setembro, o Supremo Tribunal Federal (STF) voltou a discutir a judicialização da saúde: os Estados devem ou não pagar por medicamentos de alto custo fora da lista do SUS ou até sem registro da Anvisa? O mundo inteiro debate os custos e resultados dos novos tratamentos de câncer e seu impacto nos sistemas de saúde. O Brasil não foge à regra e o acesso aos chamados medicamentos de alto custo continua a alimentar debates acalorados. O problema é quando esse debate vai parar na Justiça e compromete a aplicação racional do orçamento da saúde.
“Hoje são R$ 7 bilhões na judicialização de medicamentos de alto custo e o grande problema é aprofundar as diferenças, porque coisas muito básicas estão faltando que poderiam ser saneadas com esse dinheiro”, diz o oncologista Gustavo Fernandes, atual presidente da Sociedade Brasileira de Oncologia Clínica (SBOC). “Quando você olha um juiz, um médico e um paciente com câncer diante de uma medicação revolucionária, de muito boa qualidade, mas que custa uma fortuna, qual a decisão? Esse recurso não nasce em árvore e a sociedade inteira precisa discutir até quanto vai pagar e quanto pode ser feito. O que eu defendo é que a gente precisa de regras, porque não é só o acesso ao medicamento e à saúde que é desigual no Brasil. O acesso à justiça também é”, argumenta Fernandes.
Levantamento realizado em 20121 pela Advocacia Geral da União mostrou que os oncológicos ocuparam parcela significativa entre as 18 demandas em processos judiciais que apresentaram o maior impacto no orçamento público. Na lista figuraram os medicamentos brentuximabe-vedotina, erlotinibe, sunitinibe e temozolomida, além de agentes como rituximabe, sorafenibe e trastuzumabe.
Em 2010, estudo de quatro pesquisadores2 lançou luz sobre a magnitude do problema em São Paulo no biênio 2006-2007, revelando que sete medicamentos para o tratamento do câncer adquiridos por determinação judicial - bevacizumabe, capecitabina, cetuximabe, erlotinibe, rituximabe, imatinibe e temozolomida - geraram gastos superiores a R$ 40 milhões para atender 1.220 solicitações no período, com custo médio de R$ 33,5 mil por paciente.
Entre os pedidos, um pouco de tudo: remédios de alto custo que há tempos estão na lista do SUS aparecem ao lado de ações pleiteando drogas ainda sem registro na Agência Nacional de Vigilância Sanitária (Anvisa). De lá para cá, o cenário se agravou e uma avalanche de processos continua a chegar à Justiça.
Em 2015, foram aproximadamente 48 mil ações em andamento no Estado de São Paulo, 76% pleiteando medicamentos fora da lista do SUS, em grande parte com prescrição médica particular3 (Fig.1).
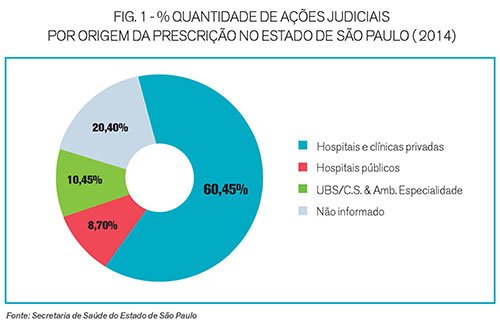
No mesmo ano, o Estado gastou R$ 1 bilhão com as demandas judiciais - cinco vezes mais que o orçamento consumido pela judicialização da saúde em 2010.
O orçamento federal também sentiu o impacto. Nos últimos seis anos foram R$ 3,9 bilhões, um aumento de 727% nos gastos da União com ações para cumprir decisões judiciais.
Lentidão
Para Jairo Bisol, Promotor de Justiça do Ministério Público do Distrito Federal, a demora no registro de novos agentes e na atualização das listas de medicamentos ajuda a fomentar as demandas e deixa claro que o aumento da judicialização na oncologia reflete também dificuldades estruturais. “A oncologia é de alta complexidade, o que toca no problema dos medicamentos de alto custo e toca no problema da atualização de protocolos. Temos essa tensão entre exigir somente o que já está nas listas de alto custo e nos protocolos, que não estão atualizados de forma razoável, e vários aspectos balançam nessa equação, ora para o lado do interesse público de harmonizar e organizar a gestão, ora para interesses que não representam o interesse global da sociedade”, avalia.
Se é verdade que as decisões do Estado são por vezes lentas e burocratizadas, também é verdade que a pressão pela inovação na saúde tem impacto nos sistemas globais. O mundo inteiro debate como pagar a conta do cardápio de última geração, que inclui drogas-alvo, imunoterápicos e sofisticados testes de seleção molecular.
Luiz Henrique Gebrim, Diretor Médico do Hospital Pérola Byington, em São Paulo, propõe uma reflexão. “O grande problema da judicialização é que se eu der o tratamento caro para um, eu vou deixar de custear o tratamento para dez, e esses vão ter mais chances de morrer do que aquele um, que, muitas vezes, é um caso grave e vai obter pequenos ganhos. O juiz não vê isso, mas a partir do momento em que ele dá um ganho, precisa haver uma repactuação. E aquele que não tem advogado para brigar? Eu acho que não é justo”, diz.
No entanto, difícil deixar de reconhecer que no âmbito da oncologia o aumento da chamada judicialização também cresceu no esteio de decisões controversas, em meio a um ambiente regulatório que ainda hoje divide opiniões.
Caminhos e possibilidades
“Quando começou essa história de custo-efetividade, um debate ético muito grande foi sobre a diálise. Então, quanto vale um dia de diálise? A gente tem que partir para esse tipo de análise e não é para limitar o acesso, ao contrário. É para poder pressionar também o dono da tecnologia, porque não adianta só jogar para o Ministério da Saúde, para o governo, para a Justiça. Você tem que pressionar o sistema inteiro e ajudar esse sistema a se estruturar”, defende o presidente da SBOC.
A Sociedade Brasileira de Oncologia Clínica quer qualificar a prescrição e valorizar o nível de evidência. “A SBOC está formulando diretrizes, já temos algumas prontas e vamos começar a publicar. São diretrizes baseadas única e exclusivamente em análises de evidências, sem nenhuma análise de custo-efetividade”, esclarece.
Como exemplo, a SBOC ilustra a imunoterapia, considerada o avanço do ano pela revista Science em 2013 e que continua a concentrar as atenções e a fomentar o ambiente de pesquisa. “É inegável o benefício de terapia imunológica para melanoma, por exemplo, porque traz um ganho incrível, mas é um nicho pequeno de pacientes. O que você vai fazer, oferecer dacarbazina? E o médico dorme em paz com isso? A evidência em favor da imunoterapia é robusta, não há discussão”, diz Fernandes. “Se a gente não vai dar porque é caro, isso precisa ser dito. O ministério tem todo o direito de racionalizar os recursos, mas o critério precisa ser claro”, defende.
Evidência
A moderna imunoterapia de fato ajuda a ilustrar o problema, mas fica difícil deixar de considerar a perspectiva da farmacoeconomia. Estudos indicam que a combinação do anti CTLA-4 ipilimumabe e do anti PD-1 nivolumabe pode superar a cifra de 1 milhão de dólares por paciente/ano4.
“O governo é deficitário em R$ 170 bilhões, você vai tirar dinheiro de onde para pagar tudo para todo mundo? É injusto tirar dinheiro do ministério para pagar, tem até pedido de fralda... E como fica o programa de aleitamento materno, o programa de desnutrição infantil? Todo mundo perde, porque o dinheiro tem que sair de algum lugar”, argumenta o oncologista Sergio Simon, que também se mostra a favor de critérios amparados na custo-efetividade. “Para a mulher com câncer de mama, se ela tiver direito a trastuzumabe já está ótimo em termos de saúde pública e vai promover um upgrade de resultados de sobrevida muito grande. Pertuzumabe fica para o dia que tiver dinheiro, ou o dia que o medicamento baixar de preço. Aí tudo bem, vai entrar”, diz.
Os promotores com atuação na área da saúde também reconhecem a importância de qualificar o debate. “Criamos a Associação Nacional do Ministério Público de Defesa da Saúde (AMPASA), em um trabalho articulado com o movimento da reforma sanitária, que foi determinante na construção do SUS e é determinante para a manutenção dessa política pública de saúde”, avalia Bisol. “Talvez nós não tenhamos mesmo um estado de direito articulado e consolidado para uma política tão avançada como o SUS”, prossegue.
“Vivemos esse arremedo e o drama de uma política que não se efetiva por falta de vontade do Estado. Tudo isso vai acabar no Judiciário, o que se transforma em um outro drama, porque o Poder Judiciário não foi concebido para esse volume tsunâmico de ações decorrentes de uma política não realizada, em um país onde a Constituição estabelece como direito de todos e dever do Estado a assistência em saúde. É uma tragédia em curso”.
Em relação à judicialização, a oncologista Maria Inês Pordeus Gadelha, Diretora do Departamento de Atenção Especializada e Temática da Secretaria de Atenção à Saúde, esclarece que o Conselho Nacional de Justiça e o Ministério da Saúde assinaram em agosto um termo de cooperação. “É um termo que prevê a implantação de um sistema que tem de correr muito bem para atender à necessidade de agilidade do juiz e dar a ele subsídios técnicos para a tomada de posição”, explica Maria Inês.
A ideia é instituir um formulário para embasar os pedidos na Justiça. “Os processos judiciais que eu vejo são tão mal instruídos que chegam a espantar, porque a maior parte da alegação é feita pelo lado do advogado. Do lado do médico, quando muito, consta um pequeno relatório dizendo que aquilo é essencial, porque a maioria nem isso tem, é só a receita – e uma receita que tampouco segue os critérios de uma receita médica, como padronizada pelo Conselho Federal de Medicina. Sequer chega a ter posologia”, critica. “Nós estamos padronizando algo para o juiz dizer para o médico e para o advogado que aquela ação só será aberta se tiver aquele formulário devidamente preenchido. Vai além da receita médica”, acrescenta.
Subfinanciamento e Relação Público-Privado Aprofundam Desigualdades
O Brasil é o único país com sistema universal de saúde onde o gasto privado é maior que o gasto público. O gasto total em saúde corresponde a 9% do Produto Interno Bruto, mas apenas 47% equivalem à despesa pública, provenientes de recursos governamentais destinados ao financiamento do SUS.
Na composição do gasto privado, mais da metade vem do desembolso direto das famílias (57,8%) e mensalidades com planos e seguros de saúde respondem por 40,4%. Os sanitaristas criticam o apoio sistemático à saúde privada, na forma de incentivos e subsídios governamentais, em oposição ao que classificam de um verdadeiro desmonte do Sistema Único de Saúde. E para frear a chamada judicialização, propõem um novo pacto entre União, Estados e Municípios na gestão do SUS, além de superar o subfinanciamento histórico à saúde.
Por preceito constitucional a assistência à saúde é livre à iniciativa privada, de forma complementar ao serviço público. “O nome é saúde complementar, mas isso não corresponde à realidade. Complementares são os serviços públicos. A saúde privada comanda o sistema no país e a ANS não regula, não cumpre sua função regulatória”, avalia Jairo Bisol, da AMPASA. “Nós não temos nem vocação para nos organizar de forma neoliberal. Realmente precisamos superar essa fase do capitalismo selvagem, onde grupos se apropriam do Estado e vivem de desviar recursos que são oriundos do bolso do cidadão”, dispara.
Interfarma e Conitec Debatem a Judicialização
Em junho deste ano, a Associação da Indústria Farmacêutica de Pesquisa (Interfarma) criticou o modelo brasileiro de análise de incorporação de novas tecnologias. Na cartilha “Por que o brasileiro recorre à Justiça para adquirir medicamentos?5”, a Interfarma propõe “romper o círculo vicioso vivido pela Comissão Nacional de Incorporação de Tecnologias no SUS (CONITEC): ela recusa incorporações por falta de recursos; com isso, estimula a judicialização”, diz a Interfarma. A publicação traz o ranking dos 25 medicamentos mais judicializados em 2014 - entre eles 10 remédios empregados no tratamento do câncer - e se queixa que nenhum foi incorporado pela CONITEC. Na lista dos oncológicos que estão entre os mais pedidos na Justiça em 2014 aparecem abiraterona, temozolomida, brentuximabe-vedotina, sunitinibe, carfilzomibe, cetuximabe, lenalidomida, sorafenibe, bortezomibe e bevacizumabe.
O governo rebateu as críticas em documento público. “Solicitar registro na Anvisa, obtê-lo, muitas vezes utilizando a priorização de análise visto serem medicamentos para doenças órfãs, e depois não solicitar preço para a CMED e não comercializar o produto no Brasil tem sido um artifício usado por algumas empresas para burlar a regulação brasileira e iludir prescritores”, apontou Clarice Alegre Petramale, da CONITEC. “O fato é que, tão logo o registro do produto é publicado pela Anvisa, as campanhas de marketing são deflagradas, os médicos e as associações de pacientes recebem a informação de que o produto finalmente “está no Brasil” e a judicialização deslancha”, prosseguiu. “Concluindo, dos 25 medicamentos ranqueados, 19 deles em nenhum momento foram submetidos à avaliação da CONITEC”.
| POSIÇÃO RANKING | MEDICAMENTO |
|---|---|
| 12 | Abiraterona acetato |
| 13 | Temozolomida |
| 14 | Brentuximabe vedotina |
| 15 | Sunitinibe |
| 17 | Carfilzomibe |
| 18 | Cetuximabe |
| 19 | Lenalidomida |
| 21 | Sorafenibe tosilato |
| 22 | Bortezomibe |
| 23 | Bevacizumabe |
Fonte: Comprasnet e Fundo Nacional de Saúde. Elaboração: INTERFARMA
Referências:
1. Intervenção Judicial na saúde pública - Panorama no âmbito da Justiça Federal e apontamentos na seara das Justiças Estaduais, Advocacia Geral da União, 2012
2. Uso racional de medicamentos antineoplásicos e ações judiciais no Estado de São Paulo, Lopes et al, Rev. Saúde Pública vol.44 no.4 São Paulo Aug. 2010, disponível em http://dx.doi.org/10.1590/S0034-89102010000400005
3. Perfil das Ações Judiciais em Saúde no Estado de São Paulo, Coordenação das Demandas Estratégicas em Saúde (CODES) da Secretaria do Estado da Saúde de São Paulo, maio de 2016
4. Cost of Immunotherapy Projected to Top $1 Million per Patient per Year, ASCO POST, julho de 2015, disponível em http://www.ascopost.com/issues/july-10-2015/cost-of-immunotherapy-projected-to-top-1-million-per-patient-per-year/
5. Por que o brasileiro recorre à Justiça para adquirir medicamentos? Entenda o que é a judicialização da saúde, Interfarma, 2016, disponível em http://www.interfarma.org.br/uploads/biblioteca/101-por-que-o-brasileiro-vai-a-justiaa-em-busca-de-medicamentos-site.pdf